Загальні принципи оперативного втручання при механічній непрохідності
кишечникаКниги / Хірургічні хвороби (Я. Чумак) / Гостра непрохідність кишечника / Загальні принципи оперативного втручання при механічній непрохідності
кишечникаСторінка 1
Оперативне втручання при гострій непрохідності кишечника передбачає: 1. Відновлення прохідності кишечника і, по можливості, безпосереднє усунення причин, які призвели до непрохідності.
2. Випорожнення кишечника від застійного вмісту та забезпечення безперебійного відтоку його в післяопераційний період.
3. Санація та дренування черевної порожнини.
Найбільш вигідним операційним доступом при непрохідності кишечника є серединна лапаротомія, яку можна подовжити доверху або донизу залежно від характеру виявленої патології. У ранні строки захворювання встановити місце і характер непрохідності та усунути її можна досить легко. При різкому здутті кишечника слід виконувати його евентерацію, обов'язковою умовою якої є попередня новокаїнова блокада кореня брижі тонкої та поперечно-ободової кишок шляхом введення 200 мл 0,25 % розчину новокаїну. Після видалення випоту з черевної порожнини проводять її ревізію. Місце непрохідності визначають за станом петель кишечника: вище перепони вони здуті, нижче - запалі. Різко здутий, переповнений вмістом кишечник обтяжує ревізію. У таких випадках необхідно випорожнити кишечник, що зменшує трав-матичність операції та полегшує її виконання. Випорожнення кишечника можна виконати шляхом ентеротомії з подальшим введенням у його просвіт гумової трубки або зонда, сполучених з електровідсмоктувачем.
У випадках, коли виконують резекцію кишки, можна обійтися без ентеро-томії. При цьому кишковий вміст видаляють через некротично змінені ділянки кишки, виведеної за межі операційного поля.
Найбільш ефективною є інтубація тонкої кишки довгими перфорованими зондами (2 м і більше), яка забезпечує достатнє випорожнення від його вмісту (мал. 7.2).
Існує декілька способів її виконання, зокрема назогастральний, через пряму та товсту кишки, ілеостому, цекостому, гастростому. Товсту кишку дренують зондом, проведеним через пряму кишку.
Головним завданням оперативного втручання при гострій механічній непрохідності кишечника є усунення перепони або створення обхідного шляху для кишкового вмісту. 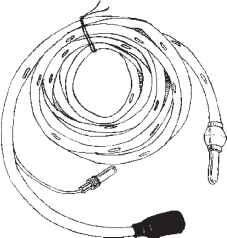
Зокрема, при непрохідності тонкої кишки необхідна повна ліквідація причини, яка призвела до неї, аж до резекції кишки з накладенням міжкишкового анастомозу (розтин злук, резекція кишки при пухлинах, розтин кишки з видаленням жовчного чи калового каменя). Однак це не завжди можливо при непрохідності товстої кишки, оскільки накладення міжкишкового анастомозу при ній призводить до недостатності швів та розвитку перитоніту. Лише у необтяжених хворих при обтураційній
Мам. 7.2. Зонд для інтубації тонкої кишки.
непрохідності кишечника в умовах правобічної локалізації пухлини можливим є виконання правобічної геміколек-томії з ілеотрансверзоанастомозом. В інших випадках доцільно проводити дво- або триетапні операції.
З метою реканалізації пухлини товстої кишки використовують колонос-копію що дозволяє усунути прояви гострої непрохідності кишечника й оперувати хворих у плановому порядку.
При нежиттєздатній, некротично зміненій кишці виконують її резекцію. Слід пам'ятати, що некроз кишки розпочинається зі слизової оболонки, а ознаки його з боку серозної оболонки можуть бути відсутні. Існують декілька прийомів визначення життєздатності кишки. Зокрема, зігрівання кишки, що змінила свій зовнішній вигляд: у разі її життєздатності вона рожевіє, з'являються перистальтика, пульсація судин. Очеревина життєздатної кишки завжди блискуча. З цією ж метою використовують термометрію з визначенням різниці в температурі між здоровою та зміненою ділянками кишки. Різниця її більше ніж на 2 °С свідчить про глибокі ураження кишкової стінки.
Резекцію кишки необхідно виконувати в межах здорових тканин. При цьому привідне коліно потрібно обов'язково видалити на протязі 50 см від ділянки некрозу, а відвідне - до 20 см.