Гострі гнійно-деструктивні захворювання легень і плевриКниги / Хірургічні хвороби (Я. Чумак) / Хірургічні захворювання легень і плеври / Гострі гнійно-деструктивні захворювання легень і плевриСторінка 17
На завершення промивання порожнини через введений дренаж у неї вводять розчин антибіотиків, дренаж перекривають на 1-1,5 години. Про ефективність лікування свідчить швидке розправлення легень, яке спостерігається при рентгенологічному дослідженні (безпосередньо після дренування, наступної доби, а потім 3-4 рази на тиждень). Відходження по дренажу великої кількості детриту і плівок фібрину є показанням до збільшення терміну промивання і введення в порожнину протеолітичних ферментів замість звичайного введення антибіотиків. При зменшенні кількості ексудату (до 30-40 мл на добу) зменшують і об'єм введення в порожнину промивного розчи-Мал. 16.10. Активний дренаж із трьох банок. ну. 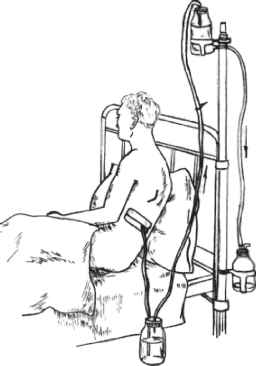
Дренаж видаляють після повного припинення ексудації, що підтверджують плеврографією (при введенні контрастної речовини вона не розповсюджується по плевральній порожнині) це спостерігається, як правило, через 1-1,5 тижня лікування. Обов'язковим є рентгенологічний контроль після видалення дренажу - нерідко в його лігві накопичується ексудат, який є причиною формування "осумкованої емпієми" плеври чи нагноєння дренажного каналу.
Санація плевральної порожнини при відкритих (з бронхоплевральним сполученням) емпіємах плеври має ряд особливостей. Дренажна трубка при лікуванні цього виду емпієми плеври повинна бути введена в самий нижній край порожнини, тому що залишкова рідина, як правило, накопичується нижче дренажної трубки. Ось чому дуже точно потрібно визначити місце дренування (поліпозиційна рентгеноскопія) і провести достатньо глибоке введення дренажу. При відкритих емпіємах оптимальним є дренування порожнини двоп-росвітним дренажем типу катетера Петцера. Промивання порожнини необхідно виконувати так, щоб не викликати аспіраційну пневмонію при надходженні рідини в легеневу тканину (на стороні пошкодження і протилежному боці). Для цього об'єм промивного розчину потрібно підбирати індивідуально (не спричиняючи кашлю), а промивання проводити з нахилом хворого в бік пошкодження. Рівень розрідження в початковий період лікування повинен бути мінімальним (5-10 мм вод. ст.), він забезпечує евакуацію рідини з порожнини. При достатній санації її слід перейти на пасивне дренування за Бюлау. Це сприяє герметизації дефектів легеневої тканини, які виникають після прориву в плевральну порожнину невеликих субкортикальних абсцесів або після пошкодження легені при пункції, дренуванні (ятрогенний пневмоторакс). У спеціалізованих закладах можуть бути проведені тора-кос-копічна санація порожнини із "пломбуванням" бронхіальних нориць і тимчасова ендобронхіальна оклюзія бронха. При поширених рубцевих змінах вісцеральної плеври може виникнути необхідність у декортикації легені, суть якої полягає у видаленні фібринозних нашарувань у поєднанні з ушиванням бронхіальних нориць або резекцією зміненої легеневої паренхіми.
Відкрите дренування плевральної порожнини - торакотомію, пенет-рацію грудної стінки (торакостомія) - в теперішній час застосовують рідко. Резекцію фрагментів ІІ-Ш ребер з підшиванням країв шкіри до парієтальної плеври (торакостомію) використовують при неможливості проведення та явній неефективності санації плевральної порожнини через дренажну трубку. Такої необхідності у цих оперативних втручаннях не виникає при гострій емпіємі (гнійний плеврит) без значних фібринозних нашарувань на плевральних листках і утворення плевральних сполук. Інколи пункційний метод є найбільш виправданим при лікуванні емпієм, розміщених у "важкодоступних" відділах легень: апікальних, парамедіастинальних, наддіафрагмальних, міжчасткових.
Техніка плевральної функції: у вибраній під контролем поліпозиційної рентгеноскопії точці проводять анестезію шкіри і підшкірної клітковини розчином анестетика (0,25 % розчин тримекаїну, лідокаїну, новокаїну) за допомогою тонкої голки. Потім голку замінюють на довшу (8-10 см), яку, орієнтуючись на верхній край ребра, проводять у міжребер'ї і "засковзують" по ньому в товщу міжреберних м'язів. Під тиском вводять приблизно 5 мл анестетика. Почекавши 2-3 хвилини, голку повільно вводять глибше, при цьому здійснюють всмоктувальні рухи поршнем шприца. Одержання плеврального ексудату свідчить про проникнення голки в плевральну порожнину. Форсоване введення голки в плевральну порожнину до відчуття "провалу" безпечне при пошкодженні легеневої тканини, особливо при незначній кількості плеврального ексудату. Після аспірації 5-10 мл плеврального ексудату (відправляють для лабораторного дослідження) і попередньої оцінки його характеру (колір, запах, консистенція) тонку голку видаляють, але при гнійному або гнильному характері ексудату слід замінити шприц, наповнити його розчином антисептика з антибіотиком (лінкоміцин і гентаміцин), видалити голку та інфільтрувати м'які тканини цим розчином (профілактика нагноєння). Потім збирають систему, яка складається з товстої голки (діаметр отвору - 1,5-2 мм) і двох або трьох кранів, а в разі їх відсутності - гумова трубка з двома каналами для герметизації системи на момент відокремлення шприца. Виконують пункцію плевральної порожнини товстою голкою і максимально аспірують вміст.